O Brasil soma 90 registros de mpox nestes dois primeiros meses de 2026, segundo o painel do Ministério da Saúde, com 88 casos confirmados e 2 ainda em análise, além de 171 notificações classificadas como suspeitas. A maior parte se concentra em São Paulo, com 63 casos, seguido do Rio de Janeiro, com 15. Rondônia […]
O Brasil soma 90 registros de mpox nestes dois primeiros meses de 2026, segundo o painel do Ministério da Saúde, com 88 casos confirmados e 2 ainda em análise, além de 171 notificações classificadas como suspeitas. A maior parte se concentra em São Paulo, com 63 casos, seguido do Rio de Janeiro, com 15. Rondônia aparece com 4, Minas Gerais com 3, Rio Grande do Sul com 2, e há 1 caso em Santa Catarina, 1 no Paraná e 1 no Distrito Federal. Até agora, não há registro de óbito, e o Ministério aponta predominância de quadros leves ou moderados.
A comparação com 2025 ajuda a dimensionar o cenário. No ano passado, o país fechou com 1.079 casos e 2 mortes, e atingiu a marca de 90 casos já na quarta semana epidemiológica, no fim de janeiro. Na mesma altura do calendário epidemiológico, a curva de 2025 era mais alta do que a de 2026, com 244 casos acumulados no período equivalente.
Para o infectologista Dr Francisco Cardoso, o retrato atual não indica uma escalada fora de controle.

“Até aqui, os dados disponíveis para 2026 apontam poucos casos confirmados e sem sinal de explosão ou aumento de gravidade, com concentração em alguns estados e predominância de quadros leves a moderados”, afirmou.
Onde a transmissão acontece e por que o risco geral segue baixo
A mpox se espalha principalmente por contato físico próximo. A Organização Mundial da Saúde descreve a transmissão por contato pele a pele, inclusive durante atividade sexual, por contato com materiais contaminados, como roupas de cama e toalhas, e também por exposição muito próxima que pode gerar partículas respiratórias infecciosas.
Na prática, isso muda a leitura de risco para a população em geral. Dr Francisco reforça que a mpox não se comporta como a Covid em termos de disseminação no dia a dia.
“Para a população em geral, o risco hoje é baixo, porque a transmissão exige contato físico próximo e típico de determinadas situações, e não ocorre como a Covid.”
O próprio recorte dos dados aponta para redes específicas de transmissão. Segundo o painel do Ministério, 60 por cento dos casos registrados em 2026 ocorreram por relações sexuais entre homens, 7 por cento por relações sexuais entre mulheres e 7 por cento entre homens e mulheres. Esse perfil orienta as ações de prevenção para contato íntimo, sem transformar o tema em rótulo ou estigma, já que qualquer pessoa pode se infectar se houver exposição compatível.
Sintomas, sinais de alerta e quando procurar atendimento
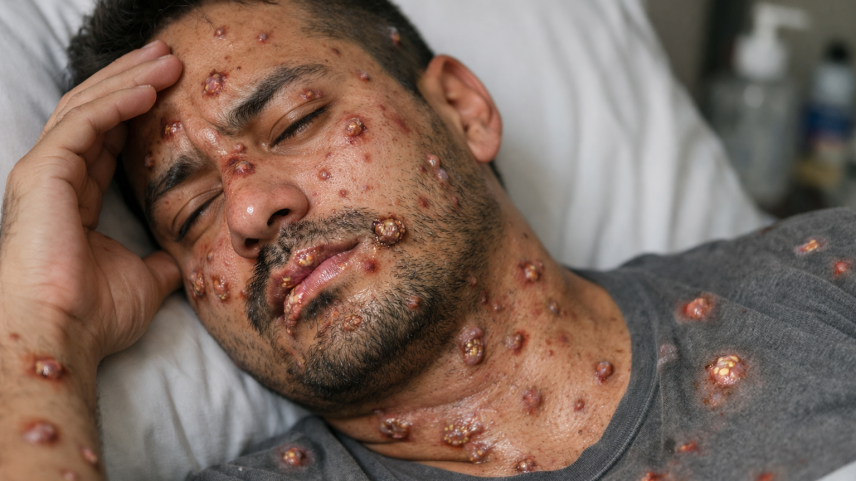
Os sintomas iniciais mais comuns incluem febre, dor no corpo, cansaço e ínguas. Um sinal típico é o aparecimento de lesões na pele ou em mucosas, que podem ser dolorosas e evoluir por semanas. A OMS lista, entre os sintomas mais frequentes, febre, dor de cabeça, dores musculares, dor nas costas, baixa energia, dor de garganta, ínguas e erupções na pele, com duração em geral de 2 a 4 semanas.
O Ministério da Saúde destaca que o período de incubação costuma variar de 3 a 16 dias, podendo chegar a 21 dias.
Na avaliação do infectologista, o alerta principal é direto. “Sinais de alerta incluem aparecimento de lesões na pele, especialmente em região genital e perianal, às vezes com febre, mal estar, dor no corpo e ínguas.” Ele recomenda buscar serviço de saúde para avaliação e testagem sempre que houver lesões sugestivas, sobretudo após contato íntimo recente com caso suspeito ou confirmado.
O cuidado com pessoas mais vulneráveis também entra no radar. Dr Francisco lembra que o risco de complicações tende a se concentrar em pessoas com imunossupressão, incluindo HIV avançado ou sem controle, gestantes e indivíduos com maior vulnerabilidade clínica.
Prevenção, isolamento e o papel da vacinação
A prevenção começa por medidas simples e repetidas. Higienizar as mãos, evitar contato físico com pessoas com lesões suspeitas e não compartilhar objetos que encostam na pele, como toalhas e roupas de cama, reduzem o risco de transmissão. A mpox pode se espalhar por contato com materiais contaminados, então itens usados por alguém doente precisam de manejo cuidadoso e limpeza adequada.
No campo da vacinação, o Brasil adota estratégias voltadas a públicos específicos. Documentos técnicos do SUS indicam a vacinação em pre exposição para pessoas vivendo com HIV com CD4 abaixo de 200 e para profissionais de laboratório que atuam com Orthopoxvirus em nível de biossegurança 2, além de estratégias de vacinação apos exposição em situações de contato relevante, conforme critérios e disponibilidade.
Na prática, porém, a resposta depende de rapidez no diagnóstico e orientação clara de isolamento. O infectologista aponta esse ponto como gargalo.
“O principal desafio costuma ser fazer diagnóstico rápido com orientação de isolamento e condutas e rastreamento de contatos, além de comunicação de risco sem estigma, porque o estigma afasta pessoas do atendimento e atrasa a identificação.” Sobre imunização, ele avalia que a disponibilidade é limitada no país, o que reforça o peso das medidas não farmacológicas, como identificação precoce e redução de exposição em contatos íntimos.
Com 2026 ainda no início, o recado que fica é de vigilância sem pânico. Os números atuais estão abaixo do ritmo observado em 2025 no mesmo recorte epidemiológico, mas a circulação do vírus continua, com concentração em estados específicos e transmissão ligada a contato físico próximo. O caminho mais curto para evitar surtos é o mais básico e o mais difícil de executar bem, reconhecer sinais cedo, procurar atendimento, seguir orientação de isolamento e informar contatos com responsabilidade.






Entre na conversa da comunidade