- Drogas de DNA inteligente usam nanorrobôs em formato de origami para reconhecer células tumorais e liberar medicamentos apenas na região do câncer.
- Os sistemas empregam aptâmeros como “chaves” que se prendem a marcadores específicos, activando a liberação somente quando sinais tumorais são detectados.
- Em estudos publicados entre 2025 e 2026, a abordagem busca reduzir efeitos colaterais da quimioterapia ao evitar tecidos saudáveis.
- Até 2026, a maioria dessas terapias permanece em fase pré-clínica, com avanços em modelos animais e em etapas de desenho, montagem e segurança.
- O futuro envolve combinar DNA de origami com imunoterapia, terapias gênicas e sensores que monitoram o tumor em tempo real para tratamentos mais precisos.
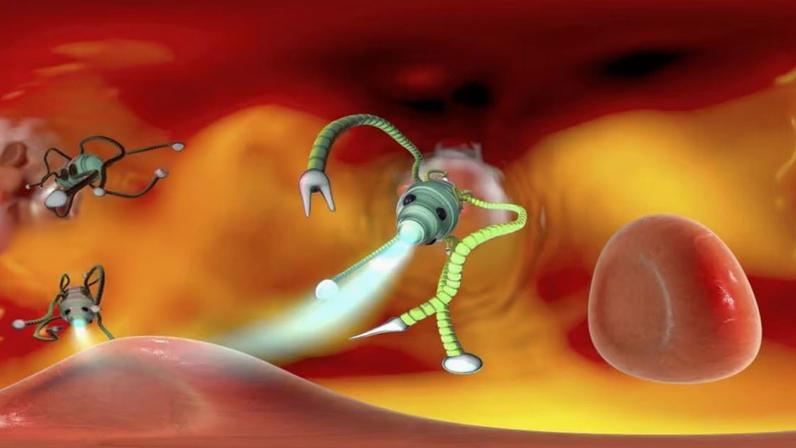
O DNA inteligente avança no campo das terapias contra o câncer ao usar nanorrobôs baseados em DNA dobrado em formas tridimensionais. Esses dispositivos buscam sinais específicos de câncer e liberam medicamentos apenas na célula doente, reduzindo danos aos tecidos saudáveis. A tecnologia é apresentada como uma alternativa mais direcionada à quimioterapia tradicional.
Desenvolvida em laboratórios ao redor do mundo, a abordagem combina engenharia de DNA, química de precisão e biologia molecular. Estudos de 2025 e 2026 mostram que esses nanodispositivos circulam pelo corpo, reconhecem marcadores tumorais e se ativam apenas na presença do alvo, potencialmente diminuindo efeitos colaterais comuns.
O que são drogas de DNA inteligente e por que lembram origami?
As drogas de DNA inteligente utilizam fitas de DNA para se autodomarem em estruturas como caixinhas ou gaiolas. Dentro dessas estruturas, há a carga terapêutica, que pode ser quimioterápico ou moléculas que bloqueiam genes ligados ao crescimento tumoral. O conceito utiliza a propriedade autocomplementar das bases A, T, C e G para compor o formato desejado.
Os nanorrobôs não são máquinas metálicas, mas mosaicos moleculares que se formam sozinhos quando expostos a condições adequadas. A dobradura é programada para alcançar a forma necessária, permitindo o armazenamento e a liberação controlada de fármacos na vizinhança de células-alvo.
Como os nanorrobôs encontram células cancerígenas?
O mecanismo central depende de um sistema de chave e fechadura biológica. Células cancerígenas exibem padrões de proteínas, açúcares ou receptores que atuam como alvos. Aptâmeros, pequenos fragmentos de DNA ou RNA, se dobram para se encaixar nesses alvos com alta precisão, permitindo o reconhecimento específico.
O DNA do nanodispositivo é programado para formar essas chaves moleculares. Pesquisas de 2025 exploram aptâmeros múltiplos voltados a marcadores diferentes, enquanto estudos de 2026 incluem sensores do microambiente ácido típico de tumores sólidos para ativação coordenada.
Como a liberação da droga é controlada?
Os nanorrobôs funcionam como cofres microscópicos, exigindo várias chaves para se abrir. Aptâmeros detectam proteínas tumorais, sinais de pH ácido e enzimas associadas a células malignas. Ao encaixar todos os sinais, mudanças na estrutura do DNA abrem a cápsula e liberam a droga na proximidade da célula-alvo.
Pesquisas de 2025 mostram liberações com múltiplos níveis de segurança, enquanto 2026 trazem modelos de abre-e-fecha reversível que podem fechar o dispositivo caso algum sinal falhe.
Quais são os benefícios em relação à quimioterapia tradicional?
A proposta é concentrar o tratamento no tumor, poupando tecidos saudáveis. A liberação ocorre apenas após a identificação de marcadores, reduzindo efeitos colaterais como queda de cabelo, náuseas e supressão da imunidade. A ideia é aumentar a eficácia ao reduzir a exposição sistêmica.
Entre as vantagens estão a precisão terapêutica, proteção de tecidos saudáveis, redução de efeitos colaterais e a possibilidade de doses mais focadas no tumor. Modelos animais e culturas celulares até 2026 indicam boa seletividade para tumores de mama, próstata, fígado e glioblastomas experimentais.
Como são construídos e programados na prática?
A fabricação envolve desenho computacional, síntese de sequências de DNA e montagem em laboratório. Sequências são criadas para prever a autocomplementaridade e formar o formato desejado, em seguida quimicamente produzidas e dobradas em condições controladas.
O processo inclui definição de alvos, desenho de aptâmeros, planejamento estrutural, carregamento da droga e testes de segurança. Pesquisas de 2025 e 2026 destacam avanços em seleção de aptâmeros, imagens em tempo real e revestimentos biocompatíveis que aumentam a estabilidade sanguínea.
Em que estágio está a tecnologia e quais os próximos passos?
Até 2026, a maior parte das drogas de DNA inteligente permanece em fase pré-clínica, com alguns projetos avançando para estudos em humanos iniciais. Dados em modelos animais sugerem potencial, mas ainda faltam avaliações amplas de imunogenicidade, metabolismo e efeitos a longo prazo.
Especialistas veem futuro próximo de combinações com imunoterapia, terapias gênicas e sensores internos para monitorar o ambiente tumoral em tempo real, visando sistemas de cuidado oncológico mais integrados e precisos.







Entre na conversa da comunidade